再建手術を伴う頭頸部癌の周術期感染症の予防と治療
はじめに
感染症治療のコンサルトにおいて、再建手術を伴った頭頸部領域の診療は少し苦手な方もいるかもしれません。領域の特殊性、解剖学的な問題に加え、手術がhigh-volume centerで行われているため、感染症科医にとっては診療することが少ないことが理由に挙げられます。本稿が、そのような感染症科医の苦手意識を減らす手助けになればよいと思います。
頭頸部癌の手術の分類
頭頸部癌の手術の分類をすると表1のようになります[1、2]。Cleanに該当する一部手術では周術期抗菌薬を不要とするガイドラインも多くありますが、今回の主題ではないので詳細は省きます。
表1 頭頸部癌の手術の分類| 分 類 | 手 術 |
| Clean/Class I | 甲状腺手術、唾液腺摘出術、頸部郭清術 etc |
| Clean-Contaminated/Class II | 多くの頭頸部癌手術(再建を含む) |
しかく
再建を伴う頭頸部癌の手術は、腫瘍の大きさによって切除再建範囲は変わりますが、ざっくりと分類すると表2のようになります。これらの解剖学的部位から、手術操作によって、創部が外界のみではなく鼻腔・咽頭腔と交通することは容易に想像できるでしょう。
表2 再建を伴う頭頚部癌の手術の分類| 分 類 | 手 術 |
| 頻度多 | ・口腔、中咽頭、鼻・副鼻腔:筋弁・皮弁を用いた再建 ・下咽頭癌:遊離空腸も用いた咽頭腔の再建 |
| 頻度低 | 副鼻腔癌や聴器癌などにおける、頭蓋底の再建や筋膜or人工物による硬膜再建(スパイナルドレナージ併用を含む) |
頭頸部癌患者における口腔・咽頭の常在菌叢
頭頸部癌における口腔・咽頭の常在菌叢は、健常者よりFusobacteriumやBacteroidesの比率が多い傾向[3、4]にあり、発癌因子との兼ね合いがあるのではないかと考えられています[5、6]。口腔癌の術前にスワブ培養を行った検討では、グラム陽性球菌は主に連鎖球菌であった一方、グラム陰性桿菌のうち10%前後ですが、P. aeruginosaやE.cloacaeが検出されています[7]。また、放射線治療後の口腔内ではC. albicans、Klebsiella species、Pediococcus speciesが主に検出されています[8]。ちなみに、頭頸部癌における鼻腔の常在菌の検討は、術後のものが多く、術前の検討は不足しています。
頭頸部癌手術における周術期抗菌薬
1980年代より、頭頸部癌の周術期抗菌薬は、口腔内常在菌のみではなく、グラム陰性桿菌(GNR)のカバーが必要ではないかと言われていました[9、10]。それらの検討のうち、Contaminated(現在のClean-Contaminatedに該当)の頭頸部癌手術では、Cefazolinと比較してClindamycin(CLDM)+Aminoglycoside(AG)の方がSSIの発生率は低く[11、12]、Ampicillin /sulbactam(A/S)とCLDM+AGではSSIの発生率は同等でした[13]。そのため、頭頸部癌の手術ではA/Sが第一選択として推奨されています。
再建を伴う頭頸部癌手術の周術期感染症予防
上記の検討は、遊離移植による再建手術の有無にかかわらず、すべての頭頸部癌手術を含んでいます。遊離移植を必要とする手術の検討では、CLDM単剤は、GNRをカバーしている抗菌薬と比較すると、SSIのリスクが3~15倍になると言われています[14-17]。話は横道に逸れますが、有茎皮弁でもCLDM単剤のSSIの発生率は、症例数は少ないものの、遊離移植と同様でした[18]。
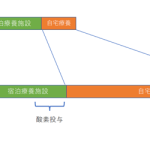
周術期抗菌薬の投与期間は24時間でよいかもしれない[17、19]という意見はあるものの、現時点ではメタアナリシス[20]を根拠として2日の周術期抗菌薬が許容されています[21-23]。
つまり、再建を伴う頭頸部癌の手術では、通常2日間の抗菌薬が検討され、その第一選択はA/Sです。ペニシリンアレルギーがある場合には、GNRと口腔嫌気性菌も含めたカバーを行うためにセフェム系またはCLDM(一部ガイドラインではキノロン)+AG or Metronidazole が検討されます。また、口腔内からP. aeruginosaやE. cloacaeなどが検出されることがありますが、それらを事前に周術期からカバーする根拠は現在のところありません[1、2、21]。
再建を伴う頭頸部癌手術の手術部位感染症(SSI)
再建手術のSSIは、他の手術同様にほとんどが30日以内に起こり、その3分の2が2週間以内に発生します[7、24]。手術部位以外の感染症/非感染症の鑑別が必要なことはもちろんですが、移植片採取部位の観察は忘れてはなりません。原因微生物は、MRSAやP. aeruginosaも含まれることがある[25]ものの、多くは口腔内常在菌です[7]。
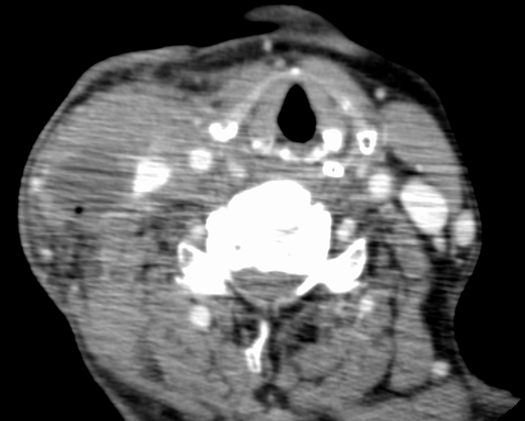
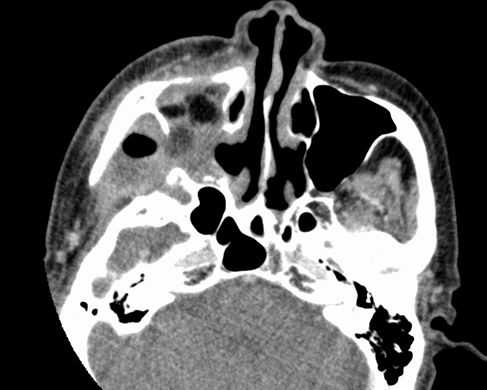
そして、再建を伴う頭頸部癌手術のSSIの多くは深部SSIであり、画像検査やドレナージ、debridementを要することが多いとされます(図1、2)。一方で、頭頸部という領域の特殊性、そしてdebridementによる整容面の問題のため、介入が難しい部分が多いという側面もあります。経過次第では移植片のdebridementのみならず、せっかくの移植片を失うという転機をたどることもあり、外科的介入の時期を逃さないように頭頸部外科医、血管再建チームとの連携が最重要だといえます。
おわりに
頭頸部癌の周術期抗菌薬とSSIについて簡単ですが、解説しました。
【References】
1)Bratzler DW, Dellinger EP, Olsen KM, et al: Clinical practice guidelines for antimicrobial prophylaxis in surgery. Am J Health Syst Pharm. 2013 Feb 1; 70(3): 195-283.
2)術後感染予防抗菌薬適正使用に関するガイドライン作成委員会(日本化学療法学会/日本外科感染症学会): 術後感染予防抗菌薬適正使用のための実践ガイドライン, 2016.
3)Schmidt BL, Kuczynski J, Bhattacharya A, et al: Changes in abundance of oral microbiota associated with oral cancer. PLoS One. 2014 Jun 2; 9(6): e98741.
4)Zhao H, Chu M, Huang Z, et al: Variations in oral microbiota associated with oral cancer. Sci Rep. 2017 Sep 18; 7(1): 11773.
5)Gholizadeh P, Eslami H, Yousefi M, et al: Role of oral microbiome on oral cancers, a review. Biomed Pharmacother. 2016 Dec; 84: 552-8.
6)Lim Y, Totsika M, Morrison M, et al: Oral Microbiome: A New Biomarker Reservoir for Oral and Oropharyngeal Cancers. Theranostics. 2017 Sep 26; 7(17): 4313-21.
7)Yang CH, Chew KY, Solomkin JS, et al: Surgical site infections among high-risk patients in clean-contaminated head and neck reconstructive surgery: concordance with preoperative oral flora. Ann Plast Surg. 2013 Dec; 71 Suppl 1: S55-60.
8)Anjali K, Arun AB, Bastian TS, et al: Oral microbial profile in oral cancer patients before and after radiation therapy in a cancer care center – A prospective study. J Oral Maxillofac Pathol. Jan-Apr 2020; 24(1): 117-24.
9)Johnson JT, Yu VL, Myers EN, et al: An assessment of the need for gram-negative bacterial coverage in antibiotic prophylaxis for oncological head and neck surgery. J Infect Dis. 1987 Feb; 155(2): 331-3.
10)Johnson JT, Yu VL: Role of aerobic gram-negative rods, anaerobes, and fungi in wound infection after head and neck surgery: implications for antibiotic prophylaxis. Head Neck. Jan-Feb 1989; 11(1): 27-9.
11)Johnson JT, Myers EN, Thearle PB, et al: Antimicrobial prophylaxis for contaminated head and neck surgery. Laryngoscope. 1984 Jan; 94(1): 46-51.
12)Brand B, Johnson JT, Myers EN, et al: Prophylactic perioperative antibiotics in contaminated head and neck surgery. Otolaryngol Head Neck Surg. May-Jun 1982; 90(3 Pt 1): 315-8.
13)Phan M, Van der Auwera P, Andry G, et al: Antimicrobial prophylaxis for major head and neck surgery in cancer patients: sulbactam-ampicillin versus clindamycin-amikacin. Antimicrob Agents Chemother. 1992 Sep; 36(9): 2014-9.
14)Mitchell RM, Mendez E, Schmitt NC, et al: Antibiotic Prophylaxis in Patients Undergoing Head and Neck Free Flap Reconstruction. JAMA Otolaryngol Head Neck Surg. 2015 Dec; 141(12): 1096-103.
15)Pool C, Kass J, Spivack J, et al: Increased Surgical Site Infection Rates following Clindamycin Use in Head and Neck Free Tissue Transfer. Otolaryngol Head Neck Surg. 2016 Feb; 154(2): 272-8.
16)Wagner JL, Kenney RM, Vazquez JA, et al: Surgical prophylaxis with gram-negative activity for reduction of surgical site infections after microvascular reconstruction for head and neck cancer. Head Neck. 2016 Oct; 38(10): 1449-54.
17)Haidar YM, Tripathi PB, Tjoa T, et al: Antibiotic prophylaxis in clean-contaminated head and neck cases with microvascular free flap reconstruction: A systematic review and meta-analysis. Head Neck. 2018 Feb; 40(2): 417-27.
18)Goyal N, Yarlagadda BB, Deschler DG, et al: Surgical Site Infections in Major Head and Neck Surgeries Involving Pedicled Flap Reconstruction. Ann Otol Rhinol Laryngol. 2017 Jan; 126(1): 20-8.
19)Vila PM, Zenga J, Jackson RS: Antibiotic Prophylaxis in Clean-Contaminated Head and Neck Surgery: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2017 Oct; 157(4): 580-8.
20)Zhang Y, Dong J, Qiao Y, et al: Efficacy and safety profile of antibiotic prophylaxis usage in clean and clean-contaminated plastic and reconstructive surgery: a meta-analysis of randomized controlled trials. Ann Plast Surg. 2014 Jan; 72(1): 121-30.
21)Chiesa-Estomba CM, Lechien JR, Fakhry N, et al: Systematic review of international guidelines for perioperative antibiotic prophylaxis in Head & Neck Surgery. A YO-IFOS Head & Neck Study Group Position Paper. Head Neck. 2019 Sep; 41(9): 3434-56.
22)Dort JC, Farwell DG, Findlay M, et al: Optimal Perioperative Care in Major Head and Neck Cancer Surgery With Free Flap Reconstruction: A Consensus Review and Recommendations From the Enhanced Recovery After Surgery Society. JAMA Otolaryngol Head Neck Surg. 2017 Mar 1; 143(3): 292-303.
23)Cannon RB, Houlton JJ, Mendez E, et al: Methods to reduce postoperative surgical site infections after head and neck oncology surgery. Lancet Oncol. 2017 Jul; 18(7): e405-13.
24)Durand ML, Yarlagadda BB, Rich DL, et al: The time course and microbiology of surgical site infections after head and neck free flap surgery. Laryngoscope. 2015 May; 125(5): 1084-9.
25)Goyal N, Yarlagadda BB, Deschler DG, et al: Surgical Site Infections in Major Head and Neck Surgeries Involving Pedicled Flap Reconstruction. Ann Otol Rhinol Laryngol. 2017 Jan; 126(1): 20-8.