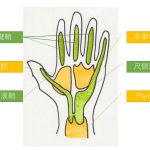
頸部痛、関節痛、歩行困難を主訴に受診した80歳代女性(3/3)
今回の症例は、急性の少関節炎で受診した80歳代女性である。関節液からピロリン酸カルシウム(CPPD)が検出されたとの報告を検査室から受け、偽痛風と診断した。
実は外来でも担当医自身により、関節液のグラム染色が行なわれていた。鏡検を行なった担当医は、はっきりと確信が持てるわけではなかったが、グラム陽性球菌を疑わせる所見を3つほど認めていた。このため、偽痛風との診断ではあるが、化膿性関節炎の合併も考え、NSAIDsに加えてセファゾリン1回2g(8時間ごと)を開始した。
入院翌日、血液培養と関節液の培養で、グラム陽性連鎖球菌が検出されたとの報告があった。これはその後、G群連鎖球菌(S.dysgalactiae)と同定された(表1)。
| 薬 剤 | MIC | 感受性 |
|
ABPC |
0.12 |
S |
|
CTRX |
0.06 |
S |
|
CFPM |
0.06 |
S |
|
MEPM |
0.06 |
S |
|
CLDM |
0.12 |
S |
|
CAM |
0.12 |
S |
|
AZM |
0.12 |
S |
|
LVFX |
1 |
S |
|
GFLX |
0.25 |
S |
|
PCG |
0.06 |
S |
Streptococcus dysgalactiae
:::::::::::::::::::::::::::::::::::::::::
最終診断:G 群連鎖球菌による化膿性関節炎ならびにCPPD沈着症(偽痛風、Crowned-dens症候群)
:::::::::::::::::::::::::::::::::::::::::
いくつかの疑問
疑問1:G群連鎖球菌による関節炎の頻度はどのくらいなのか? 特徴は何かあるのか?
Mandellによると、化膿性関節炎の起因菌として最も多いものは黄色ブドウ球菌の46%で、次いで連鎖球菌が22%を占める。また、非淋菌性関節炎の起因菌のうち、β溶連菌は11~28%を占めるという[1]。
Schatnerらは、自施設でのケースシリーズと過去の文献のレビューを行ない、β溶連菌 (A群、B群、C群、G群) による化膿性関節炎の症例を検討した(表2)[2]。彼らの施設で1985~1996年の12年間に見られたβ溶連菌による化膿性関節炎23例中、A群連鎖球菌は40%、B群連鎖球菌とG群連鎖球菌がそれぞれ30%ずつを占めていた。A群連鎖球菌によるものは急激な発症と経過をたどるのに対して、非A群β溶連菌によるものは、より緩徐な経過をたどるようだと報告している。なお、本症例のように複数の部位で関節炎を認めた例は、自施設では見られなかったものの、過去のケースシリーズによるとG群連鎖球菌による化膿性関節炎31例中10例で見られていた。
表2
|
|
GAS |
GBS |
GCS |
GGS |
||
|
症例数 |
n=9* |
n=7* |
n=12** |
n=16** |
n=7* |
n=31** |
|
リスクファクター |
||||||
|
骨/関節の人工物 |
2 |
1 |
3 |
0 |
4 |
11 |
|
過去の骨/関節感染症 |
1 |
1 |
0 |
1 |
1 |
0 |
|
慢性の皮膚潰瘍/傷 |
3 |
1 |
3 |
2 |
1 |
2 |
|
最近の外傷 |
3 |
0 |
1 |
4 |
1 |
5 |
|
最近の骨/関節手術 |
1 |
1 |
1 |
0 |
1 |
2 |
|
自己免疫疾患 |
6 |
1 |
0 |
1 |
1 |
0 |
|
関節リウマチ |
2 |
1 |
0 |
0 |
1 |
10 |
|
痛風/偽痛風 |
0 |
1 |
0 |
3 |
0 |
1 |
|
悪性腫瘍 |
0 |
5 |
2 |
2 |
0 |
7 |
|
糖尿病 |
1 |
3 |
6 |
3 |
1 |
1 |
|
関節炎の部位 |
||||||
|
膝関節 |
6 |
4 |
5 |
8 |
7 |
22 |
|
股関節 |
0 |
4 |
5 |
1 |
0 |
5 |
|
その他の関節 |
3 |
7 |
12 |
20 |
0 |
22 |
|
複数の関節 |
0 |
4 |
6 |
9 |
0 |
10 |
*Schattnerらの自施設でのデータ。
**文献2で引用されたケースシリーズからのデータ。
(Schattner A,Vosti KL:Bacterial arthritis due to beta-hemolytic streptococci ofserogroups A,B,C,F,and G.Analysis of 23 cases and a review of the literature.Medicine(Baltimore).1998 Mar;77(2):122-39.より引用・改変)
疑問2:どのくらいの頻度で結晶性関節炎と化膿性関節炎は合併するのか?
本症例では関節液でCPPDが見られたが、同時に化膿性関節炎を合併していた。教科書的には結晶性関節炎であっても細菌感染が合併している可能性があるという記載を見かけるものの、具体的にどのくらいの頻度で合併しているのかはあまり明記されていない。
Shahらによると、関節穿刺液に結晶成分が含まれていた265症例について後ろ向きに検討したところ、265例中4例(1.5%)で同時に培養検査で細菌が検出されていた[3]。このうち、関節液で見られた結晶の内訳は、3例がCPPD、1例が尿酸ナトリウムで、検出された微生物はB群連鎖球菌が2例、MSSAが1例、MRSAが2例であった。
今回の症例では、偽痛風の診断は比較的容易についたものの、そこに細菌感染が合併している可能性をどのくらい考え、治療を開始するかどうかの判断が難しい点だった。幸い、関節液のグラム染色でグラム陽性球菌を疑わせる所見が得られたため、化膿性関節炎の合併を疑い、治療を開始することができた。
しかし、化膿性関節炎における関節液のグラム染色の感度を29~50%と考えると、グラム染色のみで細菌感染の合併を否定することはできない[4]。化膿性関節炎を合併するリスクファクターがはっきりしていれば、リスク分類を行なうことは可能かもしれないが、現時点では重症度などを考慮し、個々の症例で治療方針を検討することになるだろう。結晶性関節炎の診断が確かであっても、化膿性関節炎のリスクファクターを有する症例においては、合併を想定し、血液培養および関節液のグラム染色と培養を行ない、場合によっては抗菌薬投与も並行して開始する必要があると考えた。
教 訓
- 関節液のグラム染色は役に立つ。
- 結晶性関節炎で抗菌薬を投与すべきかどうかは個別に考え、評価せざるを得ない。
- KANSEN Journalは本当に役に立つ。
【References】
1)Mandell GL,Benett JE,and Dolin R:Mandell,Douglas,and Bennett’s Principles and Practice of Infectious Disease,7th ed,Churchill Livingstone,2009.
2)Schattner A,Vosti KL:Bacterial arthritis due to beta-hemolytic streptococci of serogroups A,B,C,F,and G.Analysis of 23 cases and a review of the literature.Medicine(Baltimore).1998 Mar;77(2):122-39.
3)Shah K,Spear J,Nathanson LA,et al:Does the presence of crystal arthritis rule out septic arthritis? J Emerg Med.2007 Jan;32(1):23-6.
4)Margaretten ME,Kohlwes J,Moore D,et al:Does this adult patient have septic arthritis? JAMA.2007 Apr 4;297(13):1478-88.
(了)