発熱と呼吸苦、左下肢の腫れを主訴に来院した20代の女性(2/3)
(3分割配信の2回目です 1回目)
※本症例は、いくつかの症例を参考に作成した架空のものです
鑑別診断の過程
慢性心不全のためADLの制限された20代の女性が発熱と呼吸苦、左下肢の腫れを訴えて受診した。
基礎疾患である無脾症と房室中隔欠損症に対してフォンタン手術を受け、11年経過している。
受診の時点で呼吸不全を伴っており、左下肢の軟部組織感染症としてアプローチするか、呼吸不全の問題まで含めてアセスメントするかは悩ましいところである。
先天性心疾患の術後の患者が、発熱と呼吸不全と皮膚の発赤を伴って来院した場合に、最も憂慮されるべき病態はなんだろうか? 一元的に説明可能な病態を考えるとするならば、それは感染性心内膜炎である。
感染性心内膜炎によって心不全をきたし、肺うっ血、血行性の播種性病巣による軟部組織感染症が起きているという展開がこの時点で考えられる最悪のシナリオである。この患者さんに追加するべき検査として血液培養が最低2セットは必要である。
しかし、元々ADLに制限があったことを考えると、下肢に起きた炎症をきっかけに心不全が悪化している可能性が考えられた。ご本人に話をうかがうと、労作時の呼吸苦が1か月ほど前から徐々に進行しており(その間は発熱していなかった)、受診当日になり発熱してから呼吸苦が悪化したとのことだった。
以前から蛋白漏出性胃腸症がコントロール不良で、低アルブミン血症による浮腫が存在したところに、下肢の炎症がかぶってきたような印象だったために、血液培養を採取しつつ下肢の発赤の評価を優先する方針をとった。
下肢の発赤の鑑別診断としてまず挙げられるのは軟部組織感染症である。受診当日の朝に膝頭に出現した発赤が左下肢全体に拡大したという病歴からは、進行の早い壊死性軟部組織感染症(necrotizing soft tissue infection:NSTI)を考える必要がある。受診時のCRPが低値であるという理由で重症感染症を否定してはならない。
NSTIの早期診断のためには病歴、バイタルサイン、検査所見などを用いるスコアリングなどが提唱されているが、最終的には、デブリードメントを行うか、あるいは局所を切開し深部組織の評価を行うかを熟練した外科系医師に仰ぐ必要がある。
また、今回の患者さんが先天的な無脾症である点が重要である。無脾症患者では、脾臓摘出後重症感染症(overwhelming postsplenectomy infection:OPSI)が発症する可能性に注意する必要がある。最も頻度の高い病原体は肺炎球菌(Streptococcus pneumoniae )である。ほかにHaemophilus influenzae (血清型type b)、Neisseria meningitidis が知られている。明らかな皮疹はないようだが、抗菌薬を投与する場合はこれらも念頭においておく必要がある。
なお、この患者さんは予防目的にアモキシシリンの長期内服をしており、これをBreakthrough しうるものとして、肺炎球菌の場合はペニシリン耐性肺炎球菌、H.influenzae の場合はベータラクタマーゼ産生株やベータラクタマーゼ陰性のアンピシリン耐性株(β-lactamase-negative ampicillin-resistent : BLNAR )による感染症も考慮した抗菌薬のスペクトラムを考えるべきであろう。
追加で聴取した情報
- 最近の外傷歴はなし。
- ペット飼育歴はなく他にも動物との接触はない。
- 性交渉歴もなし。
外科医の診察結果
- 左足背から下腿にかけて、軽度の熱感と腫脹を伴う全周性の紅斑局面
- 大腿内側に10cm幅の線状の紅斑が連続している
- 足背と下腿には圧痛が著明だが、握雪感なし
画像検査は除外に使えるわけではないが、組織内のガスなどを評価するのに有用であるため、骨盤から下肢にかけてのCTが撮影された(図)。
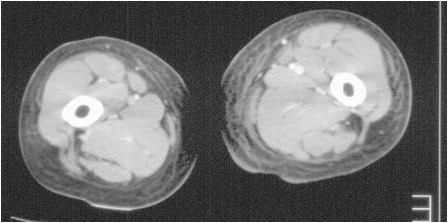
CTでは皮下組織の腫脹は認められたが、ガス像は認められなかった。診察所見と併せて緊急な切開排膿の適応ではないと判断され、慎重に経過をみつつ内科的な治療を行う方針となった。
局所からの膿検体などは得られなかったため、肺炎球菌を含む連鎖球菌、ブドウ球菌(医療暴露が多いためMRSAも含む)、グラム陰性桿菌を含む複数菌感染をカバーする目的で、抗菌薬はメロペネムとバンコマイシンが腎機能に合わせた量を投与された。なお、アルブミン製剤と利尿剤の追加投与で呼吸状態は速やかに改善し、呼吸不全は心不全と低蛋白血症によるものと判断された。
翌日、血液培養2セット中1セットの好気ボトルからグラム陰性桿菌が検出された。
::::::::::::::::::::::::::::::::::::
Q.この結果をふまえて患者さんのマネジメントをどうしますか?
何か見落としていることはないでしょうか?
::::::::::::::::::::::::::::::::::::
(つづく)