一度に3人の頭痛患者が救急外来にやって来たら……(3/3)
前回までのケースは、アメリカのドラマ「Dr. HOUSE」の第1シーズン第21話にインスパイアされて作成しました。登場する症例は筆者が経験したものを再構成したものですが、実際に一晩でこのような患者さんが3人も訪れたわけではありません。
危険な頭痛のスクリーニング
危険な頭痛の鑑別には、
・「経験したことのない最悪の頭痛か(最悪)」
・「増悪しているか(増悪)」
・「突然発症か(突発)」
の3つの質問が有用であるとする報告があります[1]。
これは聖マリアンナ医科大学総合診療内科を受診した頭痛患者を対象とした前向き研究です。この3つの質問についてすべて陰性であれば、危険な頭痛は1例もなかったということでした。ちなみに、すべて陽性だった患者も危険な頭痛は1例もなかったようです。大学病院の一般外来でのデータなので、診療所や救急外来では少し患者層が異なる可能性はありますが、スクリーニングの質問としてある程度役に立つだろうと考えて筆者は利用しています。
「突然発症」の頭痛はどこまでが「突然」か?
問診で「突然発症」の頭痛というキーワードを聞いてしまったら、緊張感が高まります。「バットで殴られたような痛みですか?」という聞き方で、すんなり「はい」と言ってもらえれば話はスムーズですが、すべての患者がこのように答えるわけではありません。
くも膜下出血の患者で、頭痛発症からピークまでの時間を「瞬時に」と答えたのは半数に過ぎず、「1分未満」が24%、「1~5分以内」が19%であったという報告があります。「瞬時に」でなくとも5分以内にピークに達するようなものは「突然発症」として扱ったほうがよいでしょう[2]。
プレゼンでの「とか」「など」「等」からの脱却
前回までのケースの中で、「『とか』? 『とか』って、ほかに何があるの?」と研修医が問われる場面がありました。筆者が研修医の頃は、プレゼン時に「とか」「など」「等」という言葉を使うのはやめようと指導医から注意されていました。
「くも膜下出血などは考えにくいと思います」
「くも膜下出血、脳出血、細菌性髄膜炎は考えにくいと思います」
どちらが「分かっている」研修医らしいでしょうか? 研修医というのは、最初は何も分からないものですが、研修を通じて「自分は何が分かっていて、何が分かっていないのか」を区別していく作業が大事だと思います。「とか」「など」「等」を使うことは自分自身をごまかすことになります。「とか」「など」「等」と自分が言っているな、と思ったら、その中に何が含まれているのかを列挙しようとすると、鑑別診断を挙げるトレーニングになります。研修が終わって鑑別診断を挙げるトレーニングが済んでいれば使ってもいいので、筆者は使います(ズルい?)。
髄膜炎の身体所見いろいろ
髄膜炎の様々な身体所見と、それぞれの感度・特異度を表1に示します。
身体所見 | 感 度 | 特異度 |
|---|---|---|
|
Kernig徴候 |
5% |
95% |
|
Brudzinski徴候 |
5% |
95% |
|
項部硬直 |
30% |
68% |
|
jolt accentuation |
97% |
60% |
jolt accentuationを用いる際の注意
jolt accentuationは、髄膜炎(厳密には髄液細胞数上昇)に関して高い感度を有することが報告されています[4]。元々の報告では、外来に歩いてくる発熱、受診患者に対して、1秒間に2~3回頭を左右に振ってもらい、「頭痛が増強するかどうか」を見る診察です。「頭痛が増強するかどうか」を見る検査なので、痛み刺激への反応が怪しい意識障害のある人には用いることはできません。
市中発症の細菌性髄膜炎のエンピリック治療
市中発症の細菌性髄膜炎のエンピリック治療について、表2に示します。
年 齢 | 頻度の多い原因菌 | 抗菌薬 |
|---|---|---|
|
1か月未満 |
B群連鎖球菌、大腸菌、リステリア、クレブシエラ属 |
・アンピシリン+セフォタキシム |
|
1~23か月 |
肺炎球菌、髄膜炎菌、B群連鎖球菌、インフルエンザ桿菌、大腸菌 |
バンコマイシン |
|
2~50歳 |
髄膜炎菌、肺炎球菌 |
バンコマイシン |
|
50歳以上 |
肺炎球菌、髄膜炎菌、リステリア、 好気性グラム陰性桿菌 |
バンコマイシン |
成人細菌性髄膜炎に対するステロイド併用
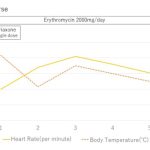
2002年、de Gansらが成人の細菌性髄膜炎に対してステロイドが有効であると報告しました(表3)[6]。この知見をもとに、ガイドラインでも細菌性髄膜炎にステロイド併用が奨められるようになりました(表4)[5]。ただし、ステロイド併用の実地面での運用に関しては、専門家によって立ち位置が微妙に異なります。
元々のスタディを見ると、ステロイドの恩恵を受けたのは、「肺炎球菌による中等度の症例(GCSで8~11)で抗菌薬投与前にステロイド投与された場合」という限られたものでした。細菌性髄膜炎でもGCSが12以上で意識状態のよい患者では、ステロイド使用の有無にかかわらず予後に差はありませんでした。GCSが7以下の重度の意識障害があった患者については、ステロイドを投与したほうが予後はよい傾向にありましたが、統計学的有意差はありませんでした。これは症例数が足りなかったせいかもしれません。
前回のケースの33歳女性のGCSはE4V4M6(合計14点:文中には明示していませんでした)で、デキサメサゾンは必要なかったのかもしれません。救急外来でバタバタしているときには冷静な判断はしにくいものです。私見ですが、迷う場合には1回だけ投与しても、それほど害はないだろうと思います。
| GCSと培養結果 | デキサメサゾン 群 | プラセボ群 | 相対リスク (95% CI*) | P値 |
|---|---|---|---|---|
| GCS:12-14 全患者 肺炎球菌 髄膜炎菌 |
|
|
1.00(0.40–2.53) |
1.00 |
|
GCS:8-11 |
7/52(13%) |
14/41(34%) |
0.39 (0.18–0.89) |
0.03 |
|
GCS:3-7 |
8/25(32%) |
14/23(61%) |
0.53 (0.27–1.02) |
0.08 |
| ○細菌性髄膜炎を疑い抗菌薬を投与する場合、デキサメタゾン0.15mg/kg(60~70kgなら10mg)を6時間ごとに4日間投与する。第1回目の投与は第1回目の抗菌薬投与の直前(10~20分前)か同時に投与することが望ましい。 ○意識障害が軽度(GCSが12以上)であれば、使用しない。 ○原因菌が肺炎球菌以外と判明したら中止する。 |
【References】
1)馬杉綾子・他:一般外来での頭痛診断における”最悪””増悪””突発”の問診の有用性,日本頭痛学会誌,2006;33:30-3.
2)Linn FH, et al: Headache characteristics in subarachnoid haemorrhage and benign thunderclap headache. J Neurol Neurosurg Psychiatry. 1998 Nov; 65(5): 791-3.
3)Thomas KE, et al: The diagnostic accuracy of Kernig’s sign, Brudzinski’s sign, and nuchal rigidity in adults with suspected meningitis. Clin Infect Dis. 2002 Jul 1; 35(1): 46-52.
4)Uchihara T, et al: Jolt accentuation of headache: the most sensitive sign of CSF pleocytosis. Headache. 1991 Mar; 31(3): 167-71.
5)Tunkel AR, et al: Practice guidelines for the management of bacterial meningitis. Clin Infect Dis. 2004 Nov 1; 39(9): 1267-84.
6)de Gans J, van de Beek D; European Dexamethasone in Adulthood Bacterial Meningitis Study Investigators: Dexamethasone in adults with bacterial meningitis. N Engl J Med. 2002 Nov 14; 347(20): 1549-56.